Biên dịch: Bs Nguyễn Đình Mỹ
1. Giới thiệu
Giãn ruột thai nhi có đặc điểm các quai ruột non chứa dịch tối thiểu trên đoạn dài 15mm hoặc đường kính ≥7mm [1]. Quai ruột giãn là dấu hiệu của tắc ruột cơ học hoặc cơ năng và nó phụ thuộc vào một số điều kiện sau: Teo hoặc hẹp quai ruột, xoay ruột bất toàn dẫn đến xoắn ruột, viêm phúc mạc phân su, tắc ruột phân su, vô hạch toàn bộ đại tràng [2]
Chẩn đoán nguyên nhân giãn ruột khó khăn. Một số trường hợp tắc nghẽn chỉ xảy ra vào 3 tháng cuối thai kỳ [3]. Sự khác biệt của giãn ruột non và đại tràng trên siêu âm thai còn là thách thức do còn khó khăn trong chẩn đoán chính xác vị trí, số lượng quai giãn [4,5].
Do giãn quai ruột trong bào thai có tác động đến tiên lượng sau sinh, nên việc chẩn đoán, theo dõi và tư vấ cho sản phụ vẫn còn nhiều bàn cãi.
Nhóm tác giả mô tả ca giãn ruột xảy ra ở 3 tháng cuối, chẩn đoán phân biệt và theo dõi sau sinh.
2. Trình bày ca lâm sàng
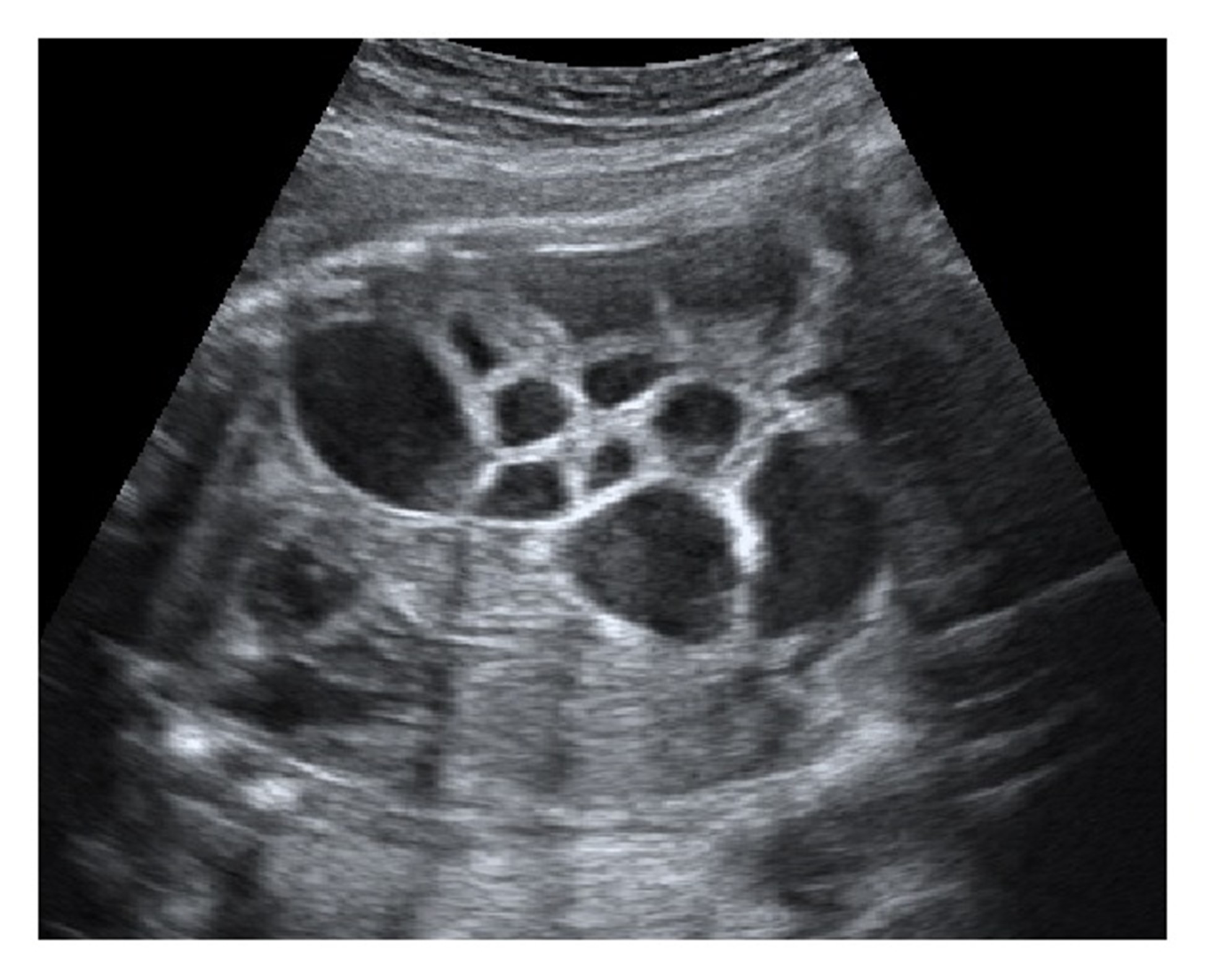
Sản phụ 32 tuổi khỏe mạnh, khám thai định kỳ ở tuần 30. Siêu âm 1 thai ngôi ngược với cân nặng phù hợp với tuổi thai, có tắc ruột thấp (ảnh 1 và 2). Quan sát thấy nhu động ruột, chỉ số ối bình thường, không thấy bất thường khác về hình thái thai nhi.
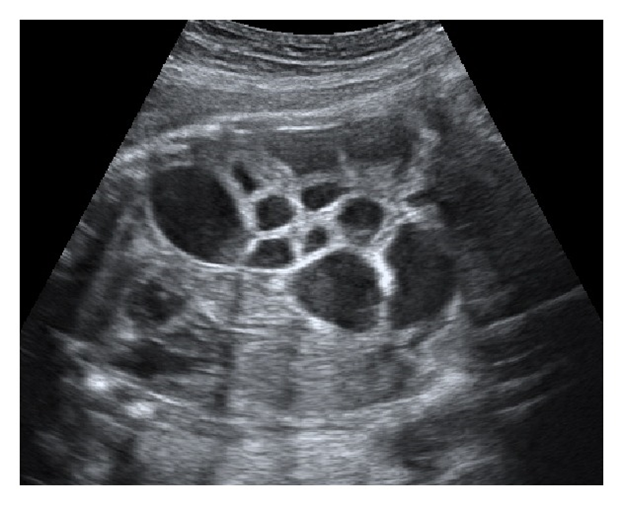
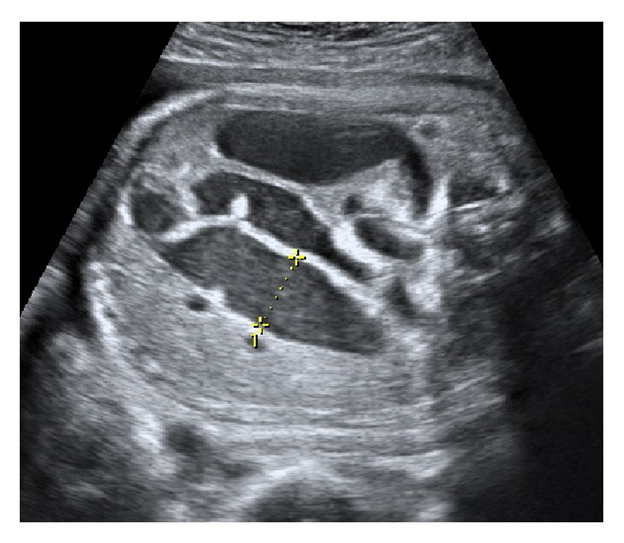
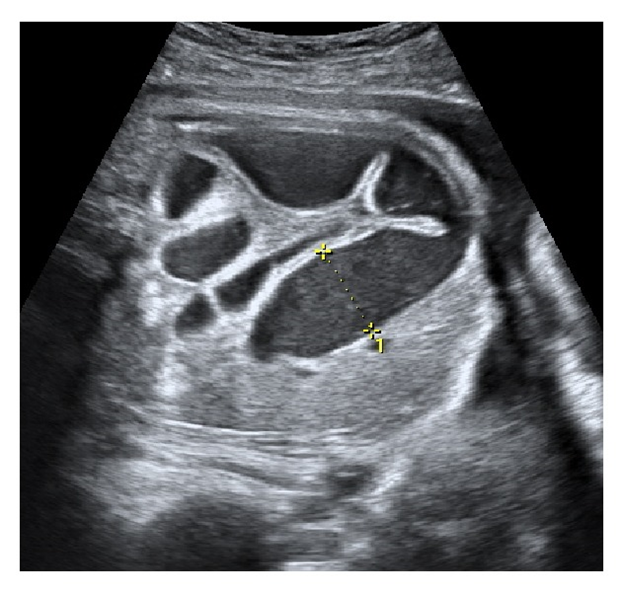
Siêu âm theo dõi hàng tuần thấy tình trạng giãn ruột tăng dần (ảnh 3). Chỉ số ối bình thường, tuần thai 33 bệnh nhân được tiêm thuốc trưởng thành phổi
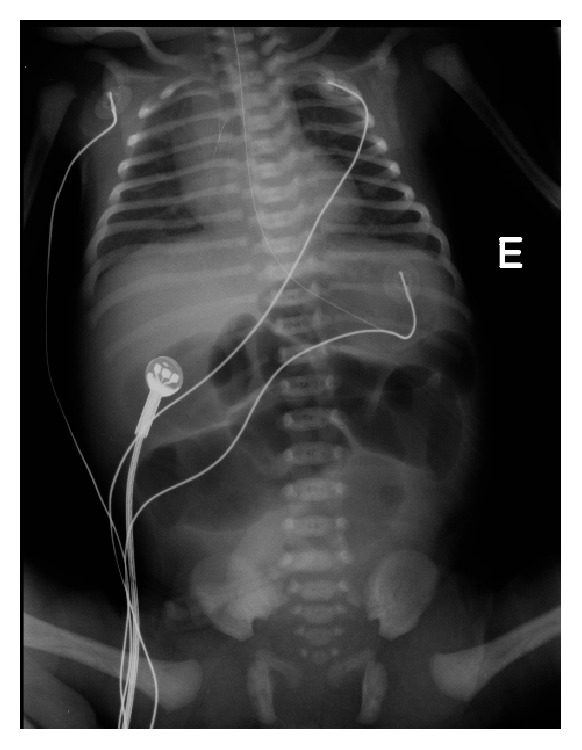
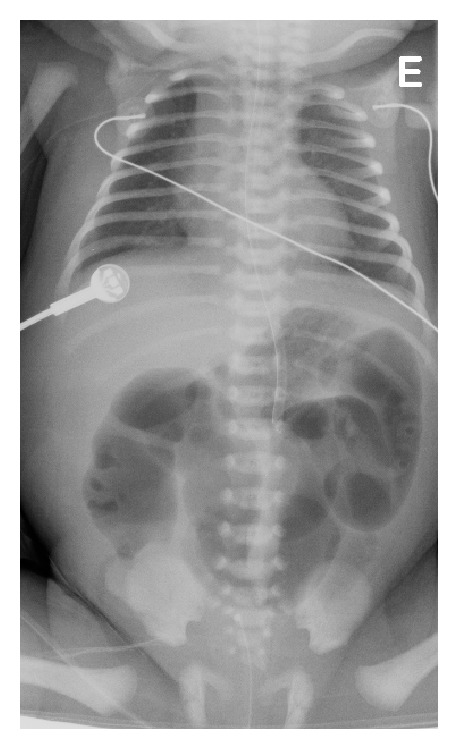
Ca bệnh được hội chẩn với Khoa Ngoại Nhi và kế hoạch chỉ định mổ lấy thai ở tuần 36. Tuy nhiên tuần 35, bệnh nhân bị vỡ ối non và được chỉ định mổ lấy thai ra bé gái nặng 2400g với điểm số Apgar 9, 10. Khám bụng trẻ không giãn, không thấy khối, không thấy to tạng hay bất thường khác. Hậu môn, hầu, thực quản không tắc. X quang ổ bụng có quai ruột giãn có mức dịch- khí tới vùng hỗng tràng (ảnh 4), gợi ý teo ruột thấp.
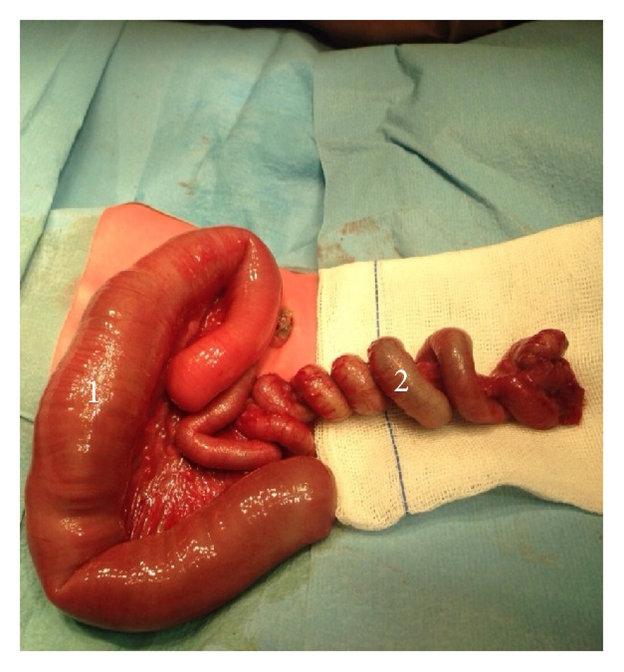
Phẫu thuật nội soi chẩn đoán vào ngày thứ 2 thấy giãn đoạn gần hồi tràng, kế tiếp là đoạn ruột teo xoăn hình vỏ táo trên đoạn dài 45cm, kế tiếp là hồi tràng bình thường dài 30cm (ảnh 5). Cắt đoạn ruột non, nối tận tận. 80 cm đoạn hồi tràng và van hồi manh tràng được bảo tồn (hình 6)
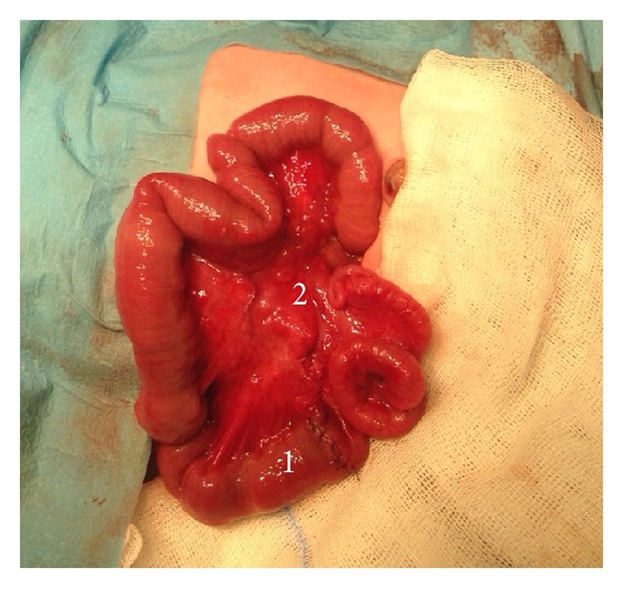
Sau phẫu thuật trẻ không sốt, kích thích và được nuôi đường tĩnh mạch. Ngày thứ 5, X-quang bụng thấy giãn ruột và tắc nghẽn ngang mức vị trí hỗng- hồi tràng (hình 7). Phẫu thuật nội soi thấy dính mạc treo vị trí hỗng- hồi tràng, được gỡ dính, sau đó trẻ được cho ăn đường tiêu hóa.
Sau phẫu thuật, lâm sàng ổn định, không có sự thay đổi khi chụp lưu thông ruột non, trẻ tăng cân tốt. Nối thông hỗng- hồi tràng sau 18 ngày.
Ngày thứ 30 trẻ xuất khoa Hồi sức tích cực, hiện tại trẻ 2 tháng tuổi không có triệu chứng bất thường và tốc độ tăng cân và chiều cao bình thường
3. Bàn luận
Nhóm tác giả trình bày ca teo hồi tràng hình vỏ táo có giãn quai ruột từ bào thai được chẩn đoán sau sinh. Vị trí hỗng- hồi tràng là đoạn hay bị ảnh hưởng nhất với tỷ lệ 1 trên 1500- 12000 trẻ sinh ra. Teo tá tràng gặp ở 1 trên 10000-40000 trẻ sinh ra [7, 8].
Teo hỗng và hồi tràng chia thành 4 typ dựa trên đặc điểm giải phẫu [4]. Loại IIIB còn được gọi là dạng vỏ táo là typ hiếm gặp chiếm 11% trong tổng số ca teo hỗng- hồi tràng [7]. Nó là hậu quả của sự gián đoạn mạch mạc treo ở giai đoạn sớm thời kỳ bào thai gây ảnh hưởng tới đoạn ruột tương ứng[9]. Đoạn ruột bị ngắn lại, xoắn giống hình vỏ táo (apple peel) [7]. Người mẹ sử dụng các thuốc có tính co mạch, hoặc bị thuyên tắc mạch làm gián đoạn nguồn cấp máu cũng dẫn đến tình trạng bệnh teo ruột [10-12]. Thường teo ruột là đơn độc, tuy nhiên có một vài ca được báo cáo liên quan đến gen [13].
Siêu âm trước sinh thấy dấu hiệu quai ruột giãn, như trường hợp được báo cao là xuất hiện giãn lúc thai 30 tuần.
Khả năng chẩn đoán teo ruột phụ thuộc tuổi thai, vị trí tắc và các bất thường khác liên quan.
Có 2 điều lưu ý là: Trước 24 tuần thường không nhìn rõ được quai ruột do nhu động ruột chưa có [2]. Sau 25 tuần ruột tăng âm gần bằng nhu mô gan. Thai nhi nuốt, có dịch trong lòng ruột non, và phân su hình thành dần trong quý II và III [2]. Trong ca bệnh này, cũng giống mô tả trong y văn, quai ruột giãn vào quý III. Khi đánh giá vị trí đoạn ruột bị ảnh hưởng, phân biệt đoạn ruột non hay đại tràng cũng khó khăn; tuy nhiên có một vài dấu hiệu gợi ý tắc ruột đoạn gần hay xa [14]. Hình ảnh quả bóng đôi gồm dạ dày và cấu trúc dịch nằm lân cận dạ dày gợi ý teo tá tràng [15]. Dư ối thường gặp trong tắc ruột cao. Đa ối kèm dạ dày kích thước lớn nghĩ nhiều đến teo hỗng tràng hơn teo hồi tràng [16]. Cuối cùng, tắc đại tràng thường không gây giãn quai ruột non vì dịch được tái hấp thu ở đoạn ruột non và một phần ở đoạn đầu đại tràng. [4]
Những trường hợp nghi ngờ teo ruột đoạn xa cần đánh giá các bất thường khác phối hợp. Teo tá tràng và tắc đại tràng thường ít kèm với bất thường nhiễm sắc thể hay bất thường khác ngoài hệ tiêu hóa[4]. Bất thường hệ tiêu hóa gặp tới 45% trường hợp và có thể xảy ra đồng thời, như teo thực quản 3%, hoặc đóng vai trò chính trong tắc nghẽn như ruột xoay bất toàn (23%), tắc hồi tràng do phân su (10%), thoát vị thành bụng [4]. Tuy một vài bằng chứng chỉ ra lợi ích của chụp cộng hưởng từ đánh giá tắc ruột, nó cũng không làm thay đổi thái độ xử trí lâm sàng.
Trong ca trình bày hôm nay là sự teo ruột đơn độc, không cần đánh giá thêm về bà mẹ và thai.
Cần siêu âm định kỳ hàng tuần theo dõi tình trạng quai ruột, biến chứng như thủng, dịch ổ bụng, viêm phúc mạc phân su, dạng kết bọc, đồng thời đánh giá tốc độ tăng trưởng thai, tình trạng nước ối.
Mặc dù có độ đặc hiệu và độ nhạy thấp, siêu âm vẫn đóng vai trò quan trọng trong chẩn đoán, theo dõi và hướng xử trí với giãn ruột bào thai. Đưa ra tư vấn cho sản phụ, và chuẩn bị tốt trang thiết bị chuẩn bị điều trị cho trẻ sau sinh và làm giảm biến chứng.
Link bài gốc: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4706883/
Tài liệu tham khảo
1. Nyberg D. A., Mack L. A., Patten R. M., Cyr D. R. Fetal bowel. Normal sonographic findings. Journal of Ultrasound in Medicine. 1987;6(1):3–6. [PubMed] [Google Scholar]
2. Soares R., Neto P., Pereira N., et al. Dilated fetal bowel as indication for prenatal diagnosis of cystic fibrosis. BMJ Case Reports. 2010 doi: 10.1136/bcr.03.2010.2868. [CrossRef] [Google Scholar]
3. Couture A. Gastrointestinal Tract Sonography in Fetuses and Children. 1st. Berlin, Germany: Springer; 2008. Fetal gastrointestinal tract: US and MR; pp. 1–84. (Medical Radiology). [CrossRef] [Google Scholar]
4. Bulas D. I. Prenatal diagnosis of gastrointestinal atresia and obstruction. 2015, http://www.uptodate.com/
5. John R., D’Antonio F., Khalil A., Bradley S., Giuliani S. Diagnostic accuracy of prenatal ultrasound in identifying jejunal and ileal atresia. Fetal Diagnosis and Therapy. 2015;38(2):142–146. doi: 10.1159/000368603. [PubMed] [CrossRef] [Google Scholar]
6. Millar A. J., Rode H., Cywes S. Pediatric Surgery. 3rd. Philadelphia, Pa, USA: Saunders; 2000. Intestinal atresia and stenosis; pp. 406–424. [Google Scholar]
7. Wesson D. E. Intestinal atresia. 2015, http://www.uptodate.com/
8. Dalla Vecchia L. K., Grosfeld J. L., West K. W., Rescorla F. J., Scherer L. R., Engum S. A. Intestinal atresia and stenosis: a 25-year experience with 277 cases. Archives of Surgery. 1998;133(5):490–497. doi: 10.1001/archsurg.133.5.490. [PubMed] [CrossRef] [Google Scholar]
9. Kshirsagar A. Y., Desai S. R., Nagvekar M., Vasisth G. Apple-peel atresia presenting as foetal intestinal obstruction. African Journal of Paediatric Surgery. 2011;8(2):235–236. doi: 10.4103/0189-6725.86072. [PubMed] [CrossRef] [Google Scholar]
10. Werler M. M., Sheehan J. E., Mitchell A. A. Association of vasoconstrictive exposures with risks of gastroschisis and small intestinal atresia. Epidemiology. 2003;14(3):349–354. doi: 10.1097/01.ede.0000059226.36219.de. [PubMed] [CrossRef] [Google Scholar]
11. Johnson S. M., Meyers R. L. Inherited thrombophilia: a possible cause of in utero vascular thrombosis in children with intestinal atresia. Journal of Pediatric Surgery. 2001;36(8):1146–1149. doi: 10.1053/jpsu.2001.25733. [PubMed] [CrossRef] [Google Scholar]
12. Baerg J., Kaban G., Tonita J., Pahwa P., Reid D. Gastroschisis: a sixteen-year review. Journal of Pediatric Surgery. 2003;38(5):771–774. doi: 10.1016/jpsu.2003.50164. [PubMed] [CrossRef] [Google Scholar]
13. Seashore J. H., Collins F. S., Markowitz R. I., Seashore M. R. Familial apple peel jejunal atresia: surgical, genetic, and radiographic aspects. Pediatrics. 1987;80(4):540–544. [PubMed] [Google Scholar]
14. Huisman T. A. G. M., Kellenberger C. J. MR imaging characteristics of the normal fetal gastrointestinal tract and abdomen. European Journal of Radiology. 2008;65(1):170–181. doi: 10.1016/j.ejrad.2007.02.013. [PubMed] [CrossRef] [Google Scholar]
15. Rubesova E. Fetal bowel anomalies—US and MR assessment. Pediatric Radiology. 2012;42(1):S101–S106. doi: 10.1007/s00247-011-2174-4. [PubMed] [CrossRef] [Google Scholar]
16. Wax J. R., Hamilton T., Cartin A., Dudley J., Pinette M. G., Blackstone J. Congenital jejunal and ileal atresia: natural prenatal sonographic history and association with neonatal outcome. Journal of Ultrasound in Medicine. 2006;25(3):337–342. [PubMed] [Google Scholar]